
Миофасциальный болевой синдром

Мы рассчитываем, что данный обзор от наших ВРАЧЕЙ будет полезен для людей с такой проблемой.
Содержание статьи:
Миофасциальный болевой синдром – что это такое?
Миофасциальный болевой синдром или миофасциальная боль (МФБ) — это состояние, сопровождаемое болевыми ощущениями в мышцах и фасциях. Именно поэтому название данного синдрома берет свое начало от корней двух слов – мио (мышца) и фасция (фасция).
Фасция – это оболочка мышцы, которая выглядит как тонкая белая соединительная ткань. Она обволакивает все слои мышечной ткани – волокна мышц, отдельные мышцы и группы мышц. Более наглядно можно посмотреть на иллюстрации.
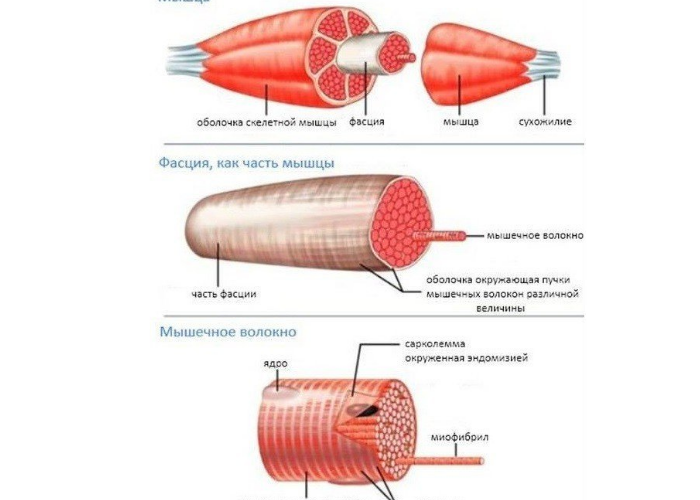
Болевые ощущения в мышцах могут возникнуть у каждого в любое время и в любом возрасте. Это один из самых распространенных видов боли во всем мире. Она может появиться и у друга, и у мамы, и у врача, и у многих других. Продолжительность боли может быть всего пару часов, а может и несколько лет. В том случае если боль длится длительный период времени, возможно, это миофасциальная боль.
Для чего нужна и что делает фасция?
Мышечная оболочка держит все мускулы сообща, благодаря чему они сокращаются и растягиваются. Помимо этого она формирует гладкую поверхность по которой легко скользят и мышечные волокна, и отдельные мышцы, и группы мышц не соприкасаясь и не разрываясь.
Фасции есть не только в мышцах, но и практически во всем человеческом организме. Оболочка есть почти у всех жизненно важных органов и сосудов. Ее можно даже назвать самостоятельным органом, так как фасция включает в себя собственные сосуды, по которым течет кровь, а также нервы. Ученые до сих пор в точности не знают, какое именно предназначение имеет оболочка.
Что происходит, когда человек испытывает миофасциальный болевой синдром? Как это начинается?
Чаще всего синдром выражается болевыми ощущениями в мышцах, которые могут быть как слабыми, так и интенсивными. МФБ проявляется в любой части тела человека. Эти неприятные ощущения в большинстве случаев имеют связь с определенными точками в организме людей, которые являются триггерными точками. Они выглядят как выпуклости среднего размера или узлы, находящиеся внутри самих мышц.
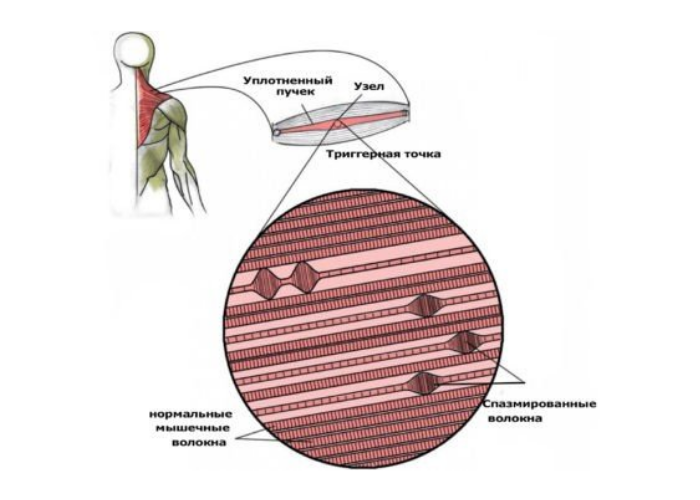
Если увеличить место триггера под микроскопом и разглядеть его более подробно, то в нем можно рассмотреть плотный узел или мышечный тяж, располагающийся внутри мышцы. Чаще всего триггер – это не просто единственный узел, а сразу несколько расположенных друг за другом сегментов, застрявших в сокращенном состоянии.
После того, как мышечные волокна застревают в сокращенном состоянии (в спазме), кровоснабжение в них останавливается. После остановки кровоснабжения возникает дефицит кислорода, запускается неправильное расщепление глюкозы и продукты обмена веществ накапливаются в этом месте. Так как происходит высвобождение и накопление большого количества «болевых» веществ и ионов водорода происходит раздражение болевых рецепторов – мозг получает сигнал «боль».
В такой ситуации самый важный орган человека (мозг) принимает активацию триггера как повреждение, наносимое организму, а поэтому посылает команду на отмену использования мышцы в двигательном процессе. Это делается для того, чтобы неполадки, распознаваемые мозгом, начали процесс заживления.
Если вышеописанный процесс не начался, мышцы определенной части тела человека приходят в состояние напряжения, из-за чего сильно устают и ослабевают. Мышцы, которые окружают часть организма, пришедшую в непорядок, вынуждены воспроизводить большее количество работы. Они делают это для того, чтобы компенсировать повреждения другой мышцы и выполняют несделанные ей действия. Этот процесс может привести лишь к худшим последствиям. Из-за выполнения чрезмерной работы в окружающих мышцах тоже есть вероятность образования триггеров. Вследствие этого общая боль становится лишь сильнее.
Более простой пример из жизни: вы с товарищами переносите тяжелый груз. Один из вас включен в это дело лишь наполовину. Из-за этого работа, которую вынуждены делать остальные участники процесс, автоматически увеличивается и равномерно распределяется. Последствия очевидны: в итоге все друзья вынуждены нести лишнюю нагрузку и чрезмерно нагружаются.
Триггерная точка способна возникнуть в любой из мышц человеческого организма. Возможно и такое, что они будут находиться сразу в нескольких местах. Точки могут вызвать болевые ощущения даже при простом давлении, а также распространиться на соседнюю область конечности. В медицине это боль имеет название отраженная.
Нет времени читать? Задай свой вопрос администратору.
Заказать обратный звонок
Отраженная боль. Что это ?
Отраженная боль – это особенная область боли при МФБ. Она проявляется, когда место триггера задевают, давят или протыкают. Вместе с этим болевая зона не вписывается в общий вид раздражения нервных окончаний. Понятнее всего этот процесс можно рассмотреть на иллюстрации, где ясно и четко изображен принцип проявления отраженной боли.
Триггерные точки в пояснице (квадратная мышца), которые начинают проявлять себя и перекидывать боль на соседние участки мышц – это одна из наиболее распространенных причин болевых ощущений в этой области
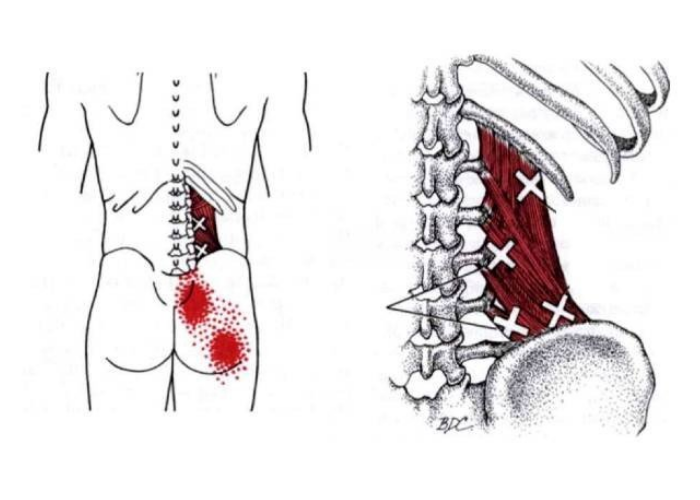
Триггерные точки в ягодичной (малой) мышце и зона отраженной боли.
Насколько распространен миофасциальный болевой синдром?
Если судить по информации из научной литературы и уст специалистов, миофасциальный болевой синдром обязательно проявляется приблизительно у 85% населения планеты хотя бы единожды за всю жизнь. Данные собираются, исходя из опрошенных на эту тему людей. Но некоторым кажется, что подобные явления происходят в жизни каждого человека. Диагноз МФБ ставят редко, а порой и вовсе не правильно. Порой синдром просто не замечаются из-за ложного диагностирования. В большинстве случаев его путают с заболеваниями со схожими синдромами, такими как ДДЗП, остеохондроз или простая боль в той или иной части тела (голове, ягодицах, шее, тазу и т.д.).
Больше всего этим синдромом рискуют пострадать представительницы женского пола в возрасте от 40 до 60 лет, проводящие сидячий образ жизни, например, работницы офисов. В остальных аспектах и тот, и другой пол подвергается воздействию болезни с примерно равной частотой.
Где чаще всего возникает миофасциальный болевой синдром?
Боль, возникающая при МФБ может проявить себя в абсолютно любой части тела, в любой мышце. В большинстве случаев миофасциальный болевой синдром проявляется на мышцах спины, а конкретно в верхней половине. Также МФБ зачастую возникает в шейной и плечевой области. К этим мышцам можно отнести:
- Грудино-ключично-сосцевидная мышца:
Она оказывает помощь при движениях головы, таких как повороты влево, вправо, вверх и вниз. Находится эта относительно большая мышца в двух боках шейной области, начинаясь от черепной коробки под ухом и заканчивая у груди.
- Трапециевидная мышца:
Она представляет собой крупную сплющенную мышцу треугольной формы. В ширину достаточно большая, находится в спинной области. Человеку помогает совершать повороты шеей и готовой, поднимать и держать плечи, а еще переплетать руки между собой. Расположилась она от нижнего конца черепной коробки прямо до центра спины.
- Поднимающая лопатку:
Она помогает человеку в поднятии и движении лопатками. Представляет собой две мышцы, напоминающие ремни. Находятся они, начиная от начала шеи и до крайней плечевой области.
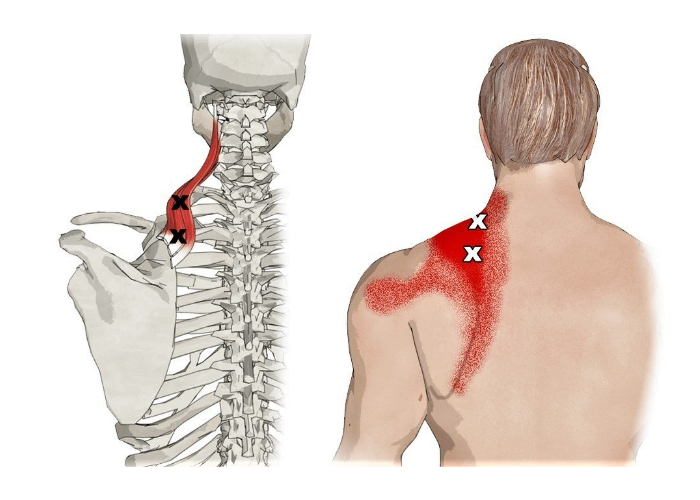
- Подостная мышца: Она представляет собой мышцу в форме треугольника, которая находится с двух сторон сзади каждой из лопаток. Человеку она нужна для того, чтобы совершать движения плечами и приводить их в стабильность.
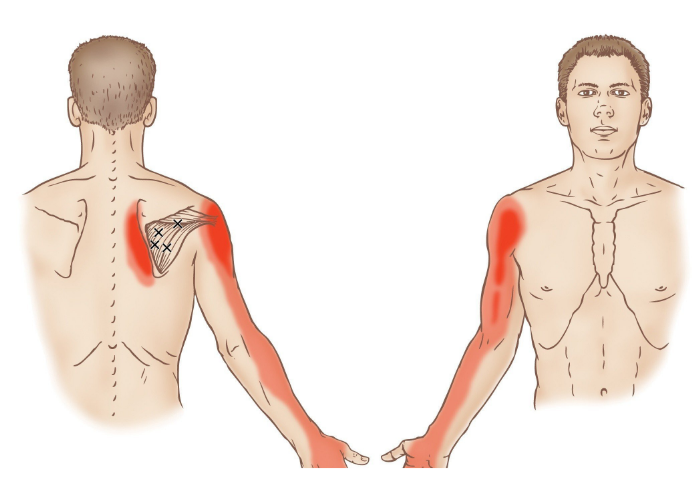
- Ромбовидные мышцы: Эти мышцы находятся вверху спинной области и соединяют лопатки между собой в момент их сокращения. Также способны делать то же самое с руками и лопатками. Эти мускулы начинаются в области позвонков шеи, а после идут по диагонали в нижнюю сторону, соединяясь с лопаткой.
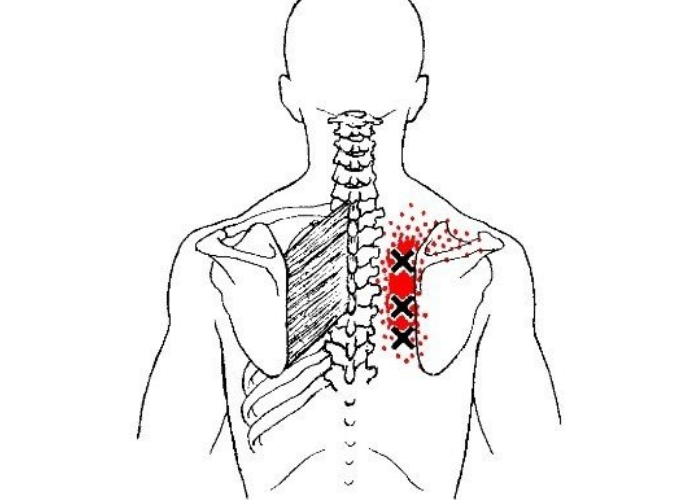
СИМПТОМЫ И ПРИЧИНЫ
Каковы симптомы миофасциального болевого синдрома?
Для разных людей признаки МФБ могут быть совершенно разными, это зависит от индивидуальных качеств организма. Порой болевые ощущения появляются редко, когда человек ни о чем не подозревает. Такие явления в медицине называют “вспышкой”, А в прочих ситуациях неприятное чувство в мышцах возникает постепенно, накапливаясь и нарастая, а иногда просто застывая в одной степени интенсивности, но не проходя.
Врачи выделяют несколько признаков, которые могут говорить о наличии МФБ. Среди них находятся такие, как:
- Боль где-то глубоко в мышцах. Ощущается так, словно внутри что-то пульсирует и давит\ноет, заставляя определенные области тела испытывать скованность;
- Сами триггерные точки. Про них уже говорили выше. Проявляются как узел\точка небольшого размера, образовавшийся в мышце. При надавливании и касании появляется неприятное чувство.
- Чрезмерная чувствительность и боль в мускулах;
- Чувство усталости в одной или нескольких мышц, слабость;
- Ограничение диапазона движения.
Пациенты, страдающие миофасциальным болевым синдромом – это зачастую люди, которые кроме этой болезни страдают еще и другими. Нередко МФБ сопровождается такими заболеваниями, как:
- Проблемы, связанные со сном;
- Мигрень;
- Тревожные расстройства;
- Депрессивное расстройство;
- Хроническая усталость.
Что вызывает миофасциальный болевой синдром?
Исследователи, занимающиеся этим вопросом, все еще не могут быть до конца уверены, что точно знают, в чем заключается корень проблемы миофасциального болевого синдрома, и что способствует его ухудшению.
К предполагаемым причинам МФБ можно отнести:
- Травма мышц, полученная в прошлом;
- Долговременное напряжение мышц, повторяющееся раз за разом;
- Слабости в мышцах ввиду редкой физической активности той или иной части тела. Инвалиды или люди, вынужденные носить гипс, зачастую страдают от миофасциального болевого синдрома;
- Проблемы с осанкой;
- Проведение большей части дня в холоде;
- Стресс и тревога.
- Раздражение нерва или нервного корешка.
Другие факторы, которые, как считается, способствуют развитию миофасциального болевого синдрома, включают:
- Метаболические или гормональные проблемы. Например, гипотиреоз или диабет.
- Дефицит витаминов, включая витамин D и фолиевую кислоту.
- Наличие хронических инфекций.
Является ли миофасциальный болевой синдром аутоиммунным заболеванием?
Миофасциальный болевой синдром – это не воспаление мышц. Болевые ощущения и неполадки в мышцах случаются не вследствие борьбы человеческого иммунитета с нормальными клетками, потому аутоиммунным заболеванием МФБ назвать никак нельзя.
Нажимая на кнопку “Заказать звонок” я подтверждаю, что ознакомлен и согласен с условиями политики конфиденциальности и правилами обработки персональных данных.

ДИАГНОСТИКА И ТЕСТЫ
Как диагностируется миофасциальный болевой синдром?
МФБ зачастую оценивают как что-то незначительное и неважное, как что-то, на что можно закрыть глаза. Порой синдром просто не замечают. Какие-то врачи могут поставить ошибочный диагноз, например, заболевание часто путают с неполадками нервов или связок. Но весь недуг лежит только в самих мышцах.
Пока что человечество не придумало тестов, способный в точности определять, есть ли у человека миофасциальный болевой синдром. МРТ, КТ, рентген и другие методы здесь не помогут. Также у болезни нет конкретных симптомов, которые легко заметить визуально, тем самым узнав свой диагноз. Область, подверженная МФБ не становится красной или опухшей, а остается такой же, как и прежде.
Один из лучших способов, который можно использовать для обнаружения заболевания – это осмотр мышц. В таком случае врач ищет место, в котором находится триггер. Обнаружение и касание точки может привести к сильной боли.
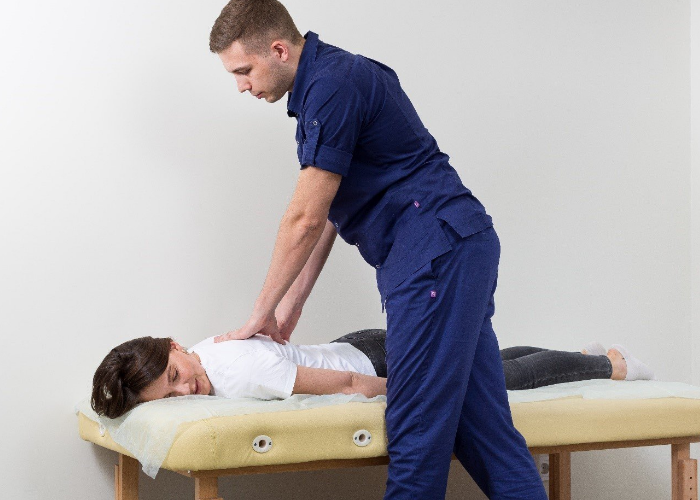
Виды триггерных точек
Всего есть 4 вида триггеров при МФБ:
- Активный. Такая триггерная точка расположилась прямо в мускуле. При нажатии вызывает болевые ощущения. Может болеть сама, при движении например.
- Скрытый. Это место с триггером может превратиться в активный триггер, но на данный момент не дает симптомов.
- Вторичный. В данном случае триггер находится в мышце «соседке», т.е. не в первично пораженной мышце. Может вызывать боль при раздражении активной точки. Вместе они способны причинять двойную боль;
- Спутниковый. Это триггер, который когда-то был активен, но постепенно утратил это вследствие того, что место боли перекрыло другой, более активной, точкой.
Вопросы, которые может задать лечащий врач для диагностики миофасциального болевого синдрома:
Если вы нашли у себя какие-либо симптомы, указывающие на миофасциальный болевой синдром, то лучше всего обратиться к специалисту. На приеме у врача будьте готовы ответить на несколько вопросов о вашем состоянии. Какие вопросы чаще всего задают:
- В каком месте находится боль?
- Как вы можете охарактеризовать болевые ощущения?
- С какой частотой приходит боль?
- Что помогает убрать боль?
- Что делает боль хуже?
- В последние месяцы вы получали какие-либо травмы?
- Вы замечаете снижение боли в зависимости от времени суток?
- Опишите ваш распорядок дня.
В рамках осмотра специалист также может оценить ваш двигательный паттерн (походку), осанку и задавать вопросы об эмоциональном состоянии.
В чем разница между миофасциальным болевым синдромом и фибромиалгией?
Боль, которая проявляется при фибромиалгии и МФБ может чувствоваться идентично. У и той, и другой болезни имеются триггеры, провоцирующие болевые ощущения. Но миофасциальный болевой синдром обычно распространяется в одной части тела (изредка в нескольких), при фибромиалгии – на все тело. У больного вторым недугом триггеров значительно больше, высокая усталость и бессонница. Порой проявляется мигрень, отеки и жжение. Это схожие процессы и есть мнение, что один может переходить в другой.
ЛЕЧЕНИЕ МИОФАСЦИАЛЬНОГО БОЛЕВОГО СИНДРОМ В САНКТ-ПЕТЕРБУРГЕ.
Как и чем лечится миофасциальный болевой синдром?
Если вы обнаружили у себя МФБ и его подтвердил врач, то процесс лечения пройдет довольно просто. Лучше всего, если вы обращаетесь к специалисту еще на ранних этапах болезни, когда она не успела развиться и перерасти в что-то более серьезное. В России есть несколько способов лечения, которыми пользуются клиники. В Смарт Клинике доступны абсолютно все из них:
- Лечебные физические упражнения, т.е. физическая реабилитация.
- Протыкание узкими иголками места триггеров — рефлексотерапия;
- Уколы в триггерные точки препаратов местных анестетиков (лидокаина или новокаина), часто в сочетании с добавлением глюкокортикостероидного гормона (например, дипроспан или дексаметазон).
- Массаж лечебный и применение мануальной терапии, в том числе с использованием техники постизометрической релаксации.
- Применение 2х разных видов ударно-волновой терапии: фокусированной и радиальной.
- Терапия, основанная на физических принципах: магнитная стимуляция и высокоинтенсивная лазерная терапия.
- Введение в «больную» мышцу препаратов ботулинистического токсина типа А (ботокс, диспорт).
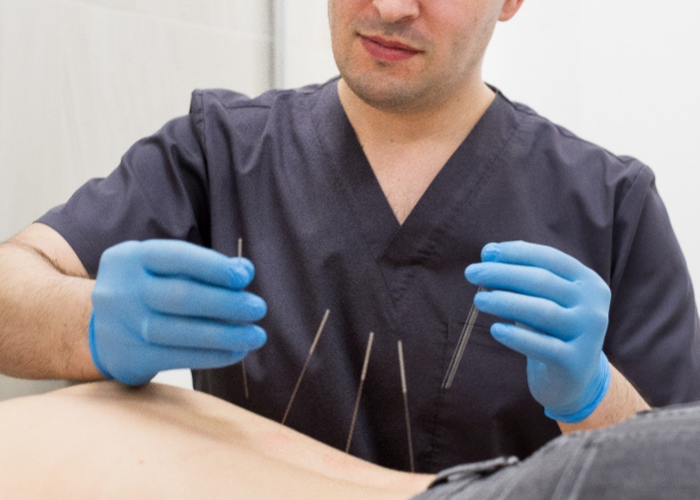
P.S. Любое инвазивное лечение с введением лекарств в мышцу в нашей клиники возможно провести под УЗИ навигацией, если того требует ситуация.
Также по ситуации процесс лечения сопровождается приемом следующих препаратов:
- Анальгетики;
- Антидепрессанты;
- Лекарства от бессонницы;
- Стероиды;
- НПВП.
Процесс оздоровления может дополняться в домашних условиях. В таком случае помогает:
- Терапия теплом;
- Физические нагрузки в умеренных количествах;
- Обезболивающие препараты, которые приобретаются без рецепта;
- Йога, растяжки;
- Массаж
- Диета;
Как долго лечить миофасциальный болевой синдром?
Для каждого человека МФБ длится по-разному, так что нельзя в точности сказать, какое время займет процесс лечения данного синдрома. Он может проходить в течение нескольких дней, а может занять и 2-3 недели, а порой и больше. Скорость выздоровления может варьироваться в зависимости от:
- Общего состояния здоровья (прошлые травмы, болезни и т.д.);
- Питания в процессе лечения;
- Плохого или хорошего сна;
- Правильного следования всем правилам, которые прописал вам лечащий доктор.
Кто будет лечить мой миофасциальный болевой синдром?
Обычно на лечение МФБ специализируются следующие врачи:
- Невролог, специализирующийся на обезболивании неприятных ощущений;
- Ревматолог. Врач, лечащий заболевания в сфере мышц и суставов;
- Ортопед;
- Травматолог.
- Физиотерапевты. Доктора, которые работают в сфере физических заболеваний и их лечения;
- Массажисты

ПРОФИЛАКТИКА
Можно ли предотвратить миофасциальный болевой синдром?
На данный момент есть ряд вещей, способные сделать риск появления миофасциального болевого синдрома значительно выше. Если следить за минимизацией этих факторов в своей жизни и держать их под контролем, то у больного будет вполне реальная возможность облегчить свой недуг.
Профилактическое действие оказывают следующие вещи:
- Постоянная и верная гигиена сна;
- Уменьшение тревожности и стрессовых ситуаций до минимума;
- Занятие физическими нагрузками (по мере возможностей);
- Избежание возможных травм, которые могут случиться с вашими мускулами (к этому относится, к примеру, тяжелый груз в виде рюкзака, который вы несете на плече);
- Расслабляющие практики, такие как йога;
- Нестрогая диета, ограничивающая прием вредных продуктов. Отлично подойдет средиземноморская.
Резюме
Каждый испытывает боль в течение жизни. Но когда эта боль невыносима или длительна, тогда вам нужно проконсультироваться с врачом. К счастью, большую часть боли, включая миофасциальную боль, можно уменьшить или устранить при правильном лечении!
В рамках реализации «умной» стратегии лечения пациентов мы собрали в Смарт Клиник самые современные и действенные методы лечения миофасциального болевого синдром в Санкт-Петербурге. У нас имеются врачи лечебных специальностей, реабилитолог, оборудование и препараты и все это – в одном месте. Накопив огромный опыт лечения мифасциального болевого синдрома в СПб, мы смогли помочь тысячам людей с болью максимально быстро и честно.







